En enero, los informes sobre el misterioso virus en China aparecieron por primera vez en la prensa israelí. El personal médico de los hospitales, como muchos otros israelíes, aún no entendía muy bien de qué se trataba.
Un año después, cuando las dimensiones de la pandemia ya están claras, en una conversación con Yedioth Ahronoth, tres miembros del personal que han estado trabajando en el corazón de las salas de coronavirus en los últimos meses cuentan acerca del año duro por el que han tenido que atravesar.
4 צפייה בגלריה


El profesor Dror Mevorach (izquierda), la doctora Heftziba Green (centro) y el enfermero Itzik Brent.
(Dana Koppel)
El profesor Dror Mevorach, director del departamento de medicina interna y dos salas de coronavirus en el Centro Médico Hadassah Ein Kerem de Jerusalem, es uno de los médicos más destacados en esta crisis. Con una cuenta de Twitter activa y popular, cuenta lo que sucede en el hospital, donde seguramente se libra la lucha más dura contra el coronavirus. “Lo más fuerte del 2020 fue la forma en que un evento cambió nuestras vidas, nos enfrentamos a una situación que nos mostró que la vida no era lo que nosotros pensábamos, sino que está llena de sorpresas, y esta fue una de ellas”, afirma.
"Ha sido un año inestable, tanto en lo emocional como en lo profesional", dice la doctora Heftziba Green, subdirectora de medicina interna y de la sala subterránea para el tratamiento de pacientes con coronavirus en el Hospital Beilinson de Petah Tikva. "De pronto entendimos que no podíamos tratar todo, y nos encontramos frente a una enfermedad contra la que no teníamos herramientas para luchar. Hemos aprendido y cometido errores. Hemos vuelto a estar donde estábamos hace cien años, cuando para conocer una enfermedad debíamos esperar a un lado. Fue y sigue siendo un shock”, agrega.
"Hemos descubierto otros niveles de complejidad y la dificultad", admite Itzik Burnett, un enfermero a cargo de cuidados intensivos generales y cuidados intensivos en la sala de coronavirus del Hospital Assuta, en Ashdod. "Ha habido pacientes en grave estado, de cualquier edad y sin enfermedades subyacentes. Haber pasado momentos de alegría con los pacientes sin que los familiares estuvieran presentes son eventos con los que no habíamos tenido que lidiar antes”, añade.
- ¿Cuándo entendieron la gravedad del asunto?
Green: - Después de que el rabino Avraham Yeshayahu Haber falleciera en abril por coronavirus y Burton Rose, uno de los más grandes nefrólogos del mundo, también muriera a causa de la enfermedad. Una de las residentes en el departamento dijo que yo enviaba todo el tiempo mensajes sobre personas que morían, por lo que la situación comenzaba a “ser real”. Había pacientes que estaban allí solos. Llegó un sobreviviente del Holocausto que estaba postrado en la cama, y cuando nos acercamos a él con los trajes y las máscaras de protección no entendía lo que estaba viendo. Para él parecía como si lo hubieran atacado extraterrestres. No hay forma de comunicarse con los pacientes porque apenas se oye con las máscaras. El aislamiento, el hecho de que no haya familias cerca, y que no podamos tocarlos ni sonreírles fue y aún es terrible.
Para Brent, el tratamiento de Afik Suissa, de 22 años, que fue uno de los pacientes con coronavirus más graves y jóvenes en las primeras etapas del brote del virus, fue uno de los primeros momentos en que se dio cuenta de que el virus era diferente a todo lo que conocía. "Estaba acostado allí, asustado y quería ver a su madre", recuerda Brent. “A los cuidados intensivos casi ni ingresan familias. En casos especiales como el de él dejábamos que su madre lo tomara de la mano, pero no se podía. La velocidad del deterioro a esa edad fue algo que no habíamos visto hasta el coronavirus. No sabíamos qué era. Teníamos frente a nosotros un joven de 22 años al que no sabíamos qué le sucedía y se estaba deteriorando”, agrega.
4 צפייה בגלריה
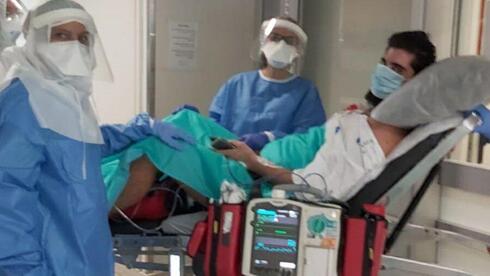

La doctora Green atiende a Afik Suissa, uno de los pacientes más jóvenes en grave estado de Israel durante el inicio de la pandemia.
(Centro Médico Ichilov)
Green comenta: "Cuando abrimos el estacionamiento subterráneo para atender a los pacientes con coronavirus, llegó una mujer joven con un retraso mental profundo que se encontraba en leve estado. Estaba tan asustada que no podía expresarlo con palabras. Los miembros del personal médico se turnaban para sentarse a su lado durante horas solo para calmarla. Se trataba de una mujer que no entendía lo que sucedía a su alrededor y estaba sin su familia. Hay pacientes que necesitan del entorno familiar y estaban allí solos en una situación aterradora. Esta enfermedad ha provocado algunos cambios en nuestra profesión y en nuestro ser".
- ¿Han estado cerca del colapso este año?
Mevorach: - En algún momento vi que el tratamiento para pacientes con otras enfermedades se había visto perjudicado. Hubo colapsos en Italia, España y Nueva York. No creo que nosotros hayamos llegado a eso, pero creo que no hemos estado muy lejos. Un colapso se produce cuando se debe decidir qué pacientes no tienen que recibir asistencia respiratoria mecánica, por ejemplo. Colapso es cuando ya no se puede brindar un tratamiento digno a los pacientes y hay un un alto desgaste entre el personal. Por lo tanto, no llegamos a la situación de Italia, España y Nueva York, pero estuvimos al borde de hacerlo.
- ¿Cómo fue el año para sus familias?
Brent: - Fue difícil para la familia. Empezaba el día y no sabía cuándo lo terminaría, y no sabía si después tendría que someterme a un aislamiento o no. Luego regresaba a casa, los niños corrían para abrazarme, pero no podía dejarlos que se acercaran.
Green: - Soy madre soltera de una niña de dos años, y ella logró que yo mantuviera la cordura durante este tiempo. Al inicio del cierre tuve que buscar soluciones porque no había jardín de infantes, y yo tenía que estar en el trabajo, incluso los fines de semana. Mis padres y yo tomamos una decisión de definirnos como una familia nuclear para que pudieran ayudarme.
- ¿Cómo influirá la vacuna en el personal médico?
Mevorach: - La vacuna puede acabar con la enfermedad pero no sucederá tan rápido. Será a fines de 2021, pero puede haber una disminución de pacientes en grave estado. Y eso es algo que todos anhelamos.